| رادیو زمانه > خارج از سیاست > پزشکی > سرطان خون | ||
سرطان خون
هادی ناصریhadi@radiozamaneh.comخون از بزرگترین بافتهای بدن است که از دو قسمت مایعات و سلولها تشکیل شده است. مایعات که در مجموع پلاسما نامیده میشود ۵۵ درصد حجم خون را تشکیل دادهاند. در حدود ۹۰ درصد پلاسما آب است و ۱۰ درصد باقیماندهی آن شامل مواد مغذی، نمکهای محلول (الکترولیتها)، گازها (شامل اکسیژن و دیاکسیدکربن)، پروتئین آلبومین، عوامل انعقادی، پادتنها، مواد زائد، آنزیمها و هورمونها است. ۴۵ درصد باقیمانده از حجم خون را سلولهای خونی تشکیل میدهند که بر سه نوعاند: اریتروسیتها یا همان گلبولهای قرمز خون (RBC)، لوکوسیتها یا گلبولهای سفید خون (WBC) و ترومبوسیتها یا پلاکتهای خون. گلبولهای قرمز خون اکسیژن را از ریه تحویل گرفته و به بافتها میبرند، از طرف دیگر پس از تحویل اکسیژن به بافتها و سلولها، دیاکسیدکربن را از آنها دریافت کرده و برای دفع از بدن به ریهها میبرند. تعداد گلبولهای قرمز در هر میکرولیتر خون انسان بالغ در حدود پنج میلیون عدد است. گلبولهای قرمز پس از اتمام عمر ۱۲۰ روزه خود در طحال حذف میشوند. گلبولهای سفید که خود شامل چند دسته هستند وظیفهی دفاع اختصاصی از بدن را بر عهده دارند. پنج نوع گلبول سفید وجود دارد که در دو دسته قرار میگیرند: در دستهی اول گلبولهای سفید با هستهی چند قطعهای که شامل نوتروفیلها، بازوفیلها و ائوزینوفیلها هستند قرار میگیرند و در دستهی دوم گلبولهای سفید با هستهی متراکم قرار میگیرند که شامل لنفوسیتها و منوسیتها هستند. تعداد گلبولهای سفید خون در یک فرد بالغ و سالم (بدون حضور هر گونه عفونت و عامل تهدید کنندهی سلامت در بدن) در حدود هفت هزار عدد در هر میکرولیتر خون است. پلاکتهای خون (ترومبوسیتها) سلولهای کاملی نیستند بلکه تکههایی از سلولهای بزرگی هستند که مگاکاریوسیت نامیده شده و در مغز استخوان تولید میشوند. پلاکتها در جلوگیری از خونریزی و در روند انعقاد خون نقش دارند. تعداد آنها در خون بین دویست تا چهارصد هزار عدد در میکرولیتر است. مهمترین وظیفهی بافت خون انتقال گازها و مواد مورد نیاز سلولهای بدن است. همچنین مواد زائد نیز از طریق خون به کلیهها رفته و دفع میشوند. از دیگر وظایف خون میتوان به تنظیم دمای بدن، وظیفهی دفاعی و انتقال پروتئینها اشاره کرد. سرطان خون (Blood Cancer) یکی از مهمترین سرطانهایی است که جامعهی بشری را به خود درگیر کرده است. در حقیقت سرطان خون به سرطانی شدن گلبولهای سفید خون اطلاق میشود. سالانه بیش از سی هزار مورد جدید سرطان خون در ایالات متحده تشخیص داده میشود که از این تعداد حدود بیست و دو هزار نفر به کام مرگ میروند. برخی کارشناسان معتقدند که در ایران همهگیری این سرطان در حال وقوع است.
انواع سرطان خون سرطان خون تقسیمبندیهای متفاوت و پیچیدهای دارد که به بحثهای فراوانی میان متخصصین میانجامد. در حقیقت سرطان خون بیش از ۳۰ نوع بدخیمی را دربر دارد. سرطان خون بر اساس منشاء به دو دسته تقسیمبندی میشود: لوسمی (Leukemia): به سرطان خون با منشاء مغز استخوان و غیر لنفاوی، لوسمی اطلاق میشود که در این حالت گلبولهای سفید بدخیم از مغز استخوان وارد جریان خون میشوند. لنفوم (Lymphoma): به سرطان خون با منشاء بافت و عقدههای لنفاوی بدن اطلاق میشود. در این حالت گلبولهای سفید موجود در بافت لنفاوی بدن و عقدههای لنفی سرطانی شده و به سایر بافتها و ارگانها هجوم آورده و وارد جریان خون نیز میشوند. برخی منابع و محققین لنفوم را به دلیل منشاء آن سرطان دستگاه لنفاوی مینامند و آن را از بدخیمیهای خون جدا میکنند. در این مطلب به سرطان غالب خون یعنی لوسمی میپردازیم. لوسمی نیز خود بر اساس مزمن یا حاد بودن و نیز بر اساس نوع گلبول سفید درگیر به چهار دسته تقسیمبندی میشود: ۱.لوسمی میلوژنیک حاد (AML) ۲.لوسمی میلوژنیک مزمن (CML) ۳. لوسمی لنفوسیتیک حاد (ALL) ۴. لوسمی لنفوسیتیک مزمن (CLL) اولین مسأله در طبقهبندی یک لوسمی بالغ بودن (مشابه گلبولهای سفید طبیعی موجود در گردش خون) یا نابالغ بودن گلبولهای سفید است. در لوسمی حاد سلولهای مغز استخوان توانایی بلوغ را ندارند و این سلولهای نابالغ به تولید خود ادامه داده و در مغز استخوان و خون تجمع مییابند. واضح است که این سلولها به دلیل نابالغ بودن قادر به انجام وظایف خود نیستند و فضا را برای دیگر سلولها چون گلبولهای قرمز نیز تنگ میکنند. در صورت عدم درمان، اکثر بیماران لوسمی حاد در کمتر از چند ماه فوت میکنند. در لوسمی مزمن گلبولهای سفید بالغ هستند اما به دلیل نقص در ساختار و ژنتیک عملکرد مناسبی ندارند و نمیتوانند بدن را در مقابل عفونتها حفظ کنند. گلبولهای سفیدی که در طی روند لوسمی مزمن ساخته میشوند علاوه بر ازدیاد جمعیتشان، عمر طولانیتری نسبت به گلبولهای سفید طبیعی دارند. عامل بعدی در طبقهبندی لوسمی نوع سلولهای درگیر است. اگر سلولهای درگیر از نوع لنفوسیت باشند به آن لوسمی لنفوسیتیک و اگر باقی گلبولهای سفید درگیر باشند به آن لوسمی میلوژنیک میگویند. در لنفوم هم لنفوسیتهای موجود در بافت لنفاوی درگیر بدخیمی میشوند. بغیر از این چهار دستهی اصلی، لوسمی انواع دیگری مانند لوسمی سلول مویی (HCL) و لوسمی لنفوسیتیک مزمن سلول T را نیز دربر میگیرد که مانند این چهار دسته شایع نیستند. مراحل لوسمی لوسمی مزمن: لوسمی میلوژنیک مزمن: در سه فاز مرحلهبندی میشود: الف) فاز مزمن: علایم خفیف دارد و بیماران به درمان معمولاً پاسخ میدهند. ب) فاز تشدید یافته: در اغلب موارد بیماران تب، فقدان اشتها و کاهش وزن دارند و به درمان پاسخی نمیدهند. ج) فاز حمله یا فاز حاد: سلولهای بدخیم به بافتها و اعضاء وابسته به مغز استخوان حملهور میشوند و لوسمی به سمت لوسمی حاد پیش میرود. لوسمی لنفوسیتیک مزمن: دو سیستم مرحلهبندی برای این نوع بدخیمی وجود دارد. سیستم رای (RAI) که در آمریکا استفاده میشود و سیستم بینت (BINET) که در اروپا کاربرد دارد. سیستم رای: به پنج مرحله تقسیم میشود: مرحلهی صفر: افزایش لنفوسیتهای خون مرحلهی یک: افزایش لنفوسیتها همراه با بزرگ شدن عقدههای لنفاوی مرحلهی دو: افزایش لنفوسیتها همراه با بزرگ شدن کبد یا طحال، بزرگ شدن عقدههای لنفی ممکن است وجود داشته باشد یا نداشته باشد. مرحلهی سه: افزایش لنفوسیتها و کمخونی، بزرگ شدن کبد، طحال و عقدههای لنفی ممکن است وجود داشته باشد. مرحلهی چهار: افزایش لنفوسیتها به همراه کاهش شدید پلاکتها. در سیستم بینت سه مرحله وجود دارد: مرحلهی A: بزرگ شدگی بافت لنفاوی در کمتر از سه منطقه. مرحلهی B: بزرگ شدگی قابل لمس بافت لنفاوی در بیش از سه منطقه. مرحلهی C: کم خونی و کاهش پلاکتها. لوسمی حاد: برای لوسمی حاد از مرحلهبندی FAB که توسط متخصصین سه کشور انگلستان، فرانسه و آمریکا ارائه شده است استفاده میشود که در اینجا به دلیل پیچیدگی مرحلهبندی تنها اشارهای به آن میکنیم: لوسمی میلوژنیک حاد: به هشت مرحله از M0 تا M7 مرحلهبندی میشود. لوسمی لنفوژنیک حاد: به سه مرحلهی L1، L2 و L3 تقسیمبندی میشود.
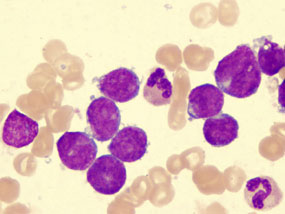
عوامل ایجاد کننده: نمیتوان یک عامل مشخص را به عنوان عامل خطرساز اصلی در ابتلا به سرطان خون ذکر کرد بلکه مجموعهای از عوامل موثرند. یکی از این عوامل خطرساز سیگار است. سیگار فقط به سلولهای ریه و نای آسیب نمیرساند بلکه مواد سمی موجود در سیگار پس از جذب در ریه توسط جریان خون به سایر نقاط بدن منتقل میشوند بنابراین میتوانند در بدخیم شدن سلولهای خونی نیز نقش ایفا کنند. تشعشعات نیز دیگر عامل مهم در ابتلا به سرطان خون هستند. مقادیر بسیار زیاد تشعشعات (مانند حوادث نیروگاههای هستهای و یا بازماندگان انفجارهای هستهای) باعث افزایش خطر تا ۵۰ برابر حالت عادی میشود. مقادیر کم اما طولانی مدت تشعشعات مانند دستگاههای عکسبرداری اشعهی ایکس که امروزه در بیشتر کلینیکهای درون شهری یافت میشوند و یا افرادی که در مراکز هستهای به کار مداوم مشغولند و یا افرادی که در نزدیکی نیروگاههای هستهای زندگی میکنند، باعث افزایش خطر ابتلا تا چهار برابر میشود. مثال بارز این مورد را در ایران میتوان به مرکز و سایت هستهای دانشگاه تهران، نیروگاه اتمی بوشهر و مراکز پزشکی هستهای درون بافت مسکونی شهرها ذکر کرد که افراد زیادی در نزدیک آنها مشغول به زندگی هستند و موارد سرطانهای گزارش شده از آن اماکن حداقل دو برابر دیگر مناطق بوده است. قرار گرفتن در معرض مواد سمی و شیمیایی چون انواع آفتکشها، بنزن و بنزوپرینها و همچنین انواع عفونتهای ویروسی مانند HIV و HTLV (شیوع بالا در ژاپن) خطر ابتلا به سرطان خون را بالا میبرد. در ارتباط با میدانهای الکترومغناطیسی که در نزدیک خطوط انتقال برق ایجاد میشوند (EMF) و اثر آن بر ایجاد سرطان خون هنوز هم بحثهایی وجود دارد. برخی مطالعات در معرض EMF بودن را یک عامل خطر برای لوسمی در کودکان ذکر کردهاند در حالی که برخی دیگر پژوهشها خطر EMF در ایجاد لوسمی را بسیار ناچیز دانستهاند. تنها عامل خطر از لحاظ ارثی بودن لوسمی به این صورت است که اعضا درجه یک خانواده بیماران مبتلا، دو تا چهار برابر بیش از دیگران در معرض خطر ابتلا هستند. جهشهای ژنتیکی مرتبط با لوسمی معمولاً بیشتر در طول دوران زندگی اتفاق میافتند تا در نتیجهی ارث قبل از تولد. این جهشها به علت تشعشعات، مواد سمی و شیمیایی، دخانیات و گاهی هم بدون هیچ دلیل خاصی اتفاق میافتند. باید این نکته را ذکر کرد که ممکن است فردی در معرض تمامی این عوامل خطرساز قرار بگیرد اما هرگز دچار سرطان نشود. لوسمیهای حاد (بیشتر AML) میتوانند به طور ثانویه نیز اتفاق بیافتند یعنی بیماران قبلاً در اثر سرطانی دیگر چون سرطان پستان و یا انواع لنفوم، در معرض مداوا با داروهای شیمی درمانی یا پرتو درمانی بودهاند و پس از درمان (مثلاً در طول پنج تا نه سال بعد از درمان) لوسمی حاد در آنها ظاهر میشود. در بیماران با لوسمی ثانویه شیمی درمانی موثر نخواهد بود و امید به بهبود بسیار کاهش خواهد یافت. علایم: لوسمی مزمن در هنگام تشخیص معمولاً بدون علامت است و یا همراه با علایم غیر اختصاصی است اما در لوسمی حاد علایم مشخص و بیشتر مربوط به سرکوب عملکرد مغز استخوان هستند که اغلب بیماران در طی سه ماه از آغاز علایم به پزشک مراجعه میکنند. مهمترین علایم لوسمی بدین شرحند: درد استخوان: به دلیل پر شدن مغز استخوان با سلولهای سرطانی که بیرویه تولید میشوند، اگر تعداد سلولها بسیار زیاد باشد با فشار به بافت استخوانی و نازک و حساس کردن آن، شخص مستعد شکستگیهای زودرس میشود. یک آزمایش نمونهبرداری از مغز استخوان و خون و همچنین مشاهدهی گلبولهای سفید بدخیم این سرطان را از سرطان استخوان و یا کیست هیداتیک استخوانی (که آنهم موجب نازک شدن و شکستگی استخوان میشود) تفریق خواهد داد. کبودی و رنگپریدگی پیشرونده: به این دلیل است که ابتدا در مغز استخوان به دلیل وجود جمعیت زیاد گلبولهای سفید بدخیم، فضایی برای تولید گلبولهای قرمز وجود ندارد و دیگر اینکه ورود این گلبولهای بدخیم به گردش خون فضا را برای گلبولهای قرمز در گردش تنگ کرده و در انتها و با توجه به این دلایل، اکسیژن رسانی کاهش یافته و کبودی و نهایتاً رنگپریدگی ظاهر خواهد شد. کم خونی: بنا بر دلایل ذکر شده در بالا این عارضه رخ خواهد داد. خونریزیهای مکرر: خونریزیهای نقطهای (پتشی)، خونریزی از بینی، لخته نشدن خونریزی در محل بریدگی و خونریزی از لثه (خصوصاً در مرحلهی M5 لوسمی میلوژنیک حاد) به دلیل کاهش شدید پلاکتها رخ میدهد. تورم کبد و طحال و عقدههای لنفاوی: که بیانگر انتشار لوسمی است. تورم این دو عضو منجر به احساس پری و برآمدگی در حفره شکم میشود. اگر عقدههای لنفی سطحی مانند عقدههای گردنی، کشاله ران، زیر بغل و بالای ترقوه متورم شوند بیمار یا مراقبین بهداشتی متوجه آن خواهند شد اما تورم عقدههای لنفی داخل قفسه سینه یا شکم فقط با انجام امآرآی یا سیتی اسکن قابل تشخیص است. بروز بیش از حد معمول عفونتها: که ناشی از کاهش قدرت برخورد سیتم ایمنی در نتیجهی سرطان است، البته این علامت در بیماران مبتلا به ایدز هم وجود دارد که با آزمایش خون از هم تفریق داده میشوند. تنگی نفس در انجام فعالیت: واضح است که ازدیاد سلولهای سفید بدخیم همانطور که شرح داده شد برای تولید و انجام وظیفهی گلبولهای قرمز ایجاد مشکل میکند بنابراین امر انتقال گازها (اکسیژن و دیاکسیدکربن) با اشکال روبهرو خواهد شد. از دیگر علایم میتوان به ضعف و خستگی عمومی، بیاشتهایی، لاغری و علایم عصبی چون کاهش سطح هوشیاری، تشنج، فلجی و عدم حفظ تعادل اشاره کرد.
تشخیص و درمان: برای تشخیص از آزمایش خون و شمارش گلبولهای سفید خون، آزمایشات بیوشیمیایی خون، آزمایشات مغز استخوان، نمونهبرداری از عقدههای لنفاوی، نمونهبرداری از مایع نخاعی و همچنین از تکنیکهای تصویربرداری چون اشعهی ایکس، سیتی اسکن، امآرآی و سونوگرافی بهره میبرند. در امر درمان از شیمی درمانی، پرتو درمانی، پیوند سلول زایا و برخی اوقات جراحی استفاده میشود: شیمی درمانی: اولین و بهترین راه درمان در سرطان خون محسوب میشود. داروهای شیمی درمانی وارد خون شده و در سرتاسر نقاط بدن پخش میشوند و برای لوسمیهای گسترش یافته درمان مناسبی به شمار میروند. به دلیل حجم بالای سلولهای بدخیم ممکن است عارضهای به نام «سندرم لیز تومور» اتفاق بیافتد که ناشی از مرگ سلولهای بدخیم و آزاد شدن محتویات آنها به داخل خون است. با تجویز داروهای خاصی از این عارضه جلوگیری خواهد شد. پرتو درمانی: استفاده از پرتو درمانی در سرطان خون محدود به درمان درد ناشی از تخریب استخوانی و رفع فشار طحال و کبد از روی دیگر بافتها است زیرا پرتوها خود از عوامل مهم ایجاد لوسمی هستند. جراحی: درمان جراحی در لوسمی کاربرد خاصی ندارد زیرا گلبولهای سفید بدخیم در سرتاسر بدن و بسیاری از اعضا داخلی پخش شدهاند. تنها کاربرد جراحی زمانی است که بزرگ شدگی طحال اتفاق بیافتد و نتوان آن را با شیمی درمانی و پرتو درمانی اصلاح کرد، بنابراین برای کاهش علایم حاصل از بزرگ شدگی طحال پزشک مجبور به خارج کردن طحال از بدن بیمار میشود. پیوند سلول زایا (پیوند مغز استخوان): پس از انجام شیمی درمانی و پرتو درمانی پیوند سلول زایا انجام میشود تا سلولهای زایای مغز استخوان بازیافت شوند. پیوند سلول زایا یا مغز استخوان درمان نوین، پیچیده و بسیار پرهزینهای است و در صورتی که پزشک احساس کند که این امر برای بیمار مفید واقع میشود آن را توسط مراکز درمانی مجهز و کادر مجرب انجام میدهد. پیشگیری: متأسفانه روش مشخصی برای پیشگیری از سرطان خون وجود ندارد تنها میتوان با کاهش و اجتناب از برخی عوامل خطرساز احتمال ابتلا را کاهش داد. کاهش مصرف سیگار، عدم قرار گرفتن در معرض تشعشعات (برای مثال اجتناب از عکسبرداریهای غیر ضروری که متأسفانه در ایران بسیار رایج شده است)، اجتناب از قرار گرفتن در معرض مواد شیمیایی سرطانزا و اجتناب از قرار گرفتن در معرض امواج الکترومغناطیسی از راههای کاهش خطر ابتلا به سرطان خون هستند. رژیمهای غذایی سرشار از آنتیاکسیدانها برای جلوگیری از رادیکالهای آزاد جهشزا بسیار موثرند. منابع:  بخشهای پیشین: • بخش شانزدهم: سرطان حنجره • بخش پانزدهم: سرطان لوزالمعده • بخش چهاردهم: سرطان گردن رحم • بخش سیزدهم: سرطان معده • بخش دوازدهم: سرطان پوست • بخش یازدهم: سرطان مری • بخش دهم: سرطان استخوان |
||


نظرهای خوانندگان
از مطالب بسیار کاملتان ممنونم
-- ارغوان ، Apr 7, 2009 در ساعت 07:00 PM